Как развивается острый деструктивный панкреатит?
Фазы заболевания
Выделяют 3 фазы развития деструктивного панкреатита.
Первая
1 фаза заболевания называется ферментативной. Она длится до 3 дней. В этот период появляются участки некроза (омертвения тканей) вследствие усиленной выработки панкреатических ферментов и их застоя.

Деструктивным панкреатитом называется воспалительное заболевание поджелудочной железы, при котором происходит разрушение клеток органа.
Уже в эту фазу могут развиться полиорганная недостаточность и шок.
В конце данного периода часто возникает светлый промежуток, при котором наблюдается мнимое улучшение состояния.
Вторая
Называется реактивной (промежуточной) и развивается на 2 неделе острого панкреатита. На этом этапе образуется инфильтрат (участок уплотнения тканей со скоплением различных клеток).
Третья
Начинается с 3 недели острого панкреатита. При отсутствии должного лечения она затягивается на несколько месяцев.

Во время третьей фазы деструктивного панкреатита в поджелудочной могут образовываться кисты.
В эту фазу наблюдаются расплавление тканей и секвестрация (отторжение некротических масс). Расплавление бывает асептическим (стерильным). В этом случае образуются свищи и кисты.
При септическом расплавлении тканей железы наблюдается инфицирование, что приводит к развитию гнойных осложнений (перитонита, абсцессов). В 35% случаев образующиеся при остром панкреатите инфильтраты рассасываются.
Причины
В развитии деструктивной формы панкреатита принимают участие следующие факторы:
- Злоупотребление спиртными напитками. Метаболиты этилового спирта постепенно разрушают ткани органа. Причиной может быть употребление алкоголя на протяжении долгих лет или же разовое поступление в организм большого количества спирта. Наибольшую опасность представляют суррогаты алкоголя.
- Вредные пищевые привычки (регулярное употребление жирной пищи, переедание).
- Желчнокаменная болезнь.
- Травмы живота.
- Острые отравления (грибками, ядовитыми растениями, пестицидами, тяжелыми металлами, пищевыми продуктами, медикаментами).
- Гельминтозы (описторхоз).
- Неправильно проведенные эндоскопические манипуляции.
- Эндокринная патология (заболевания щитовидной железы, гиперпаратиреоз).
- Инфекционные болезни (микоплазмоз, вирусный гепатит).
- Бесконтрольный прием лекарств (эстрогенов, кортикостероидов, производных 5-нитроимидазола, тиазидных диуретиков, цитостатиков).
- Операции на желчном пузыре и протоках.
- Врожденные заболевания, связанные с нарушением функций желез внутренней секреции (муковисцидоз).
В основе развития панкреатита лежит преждевременная активизация ферментов поджелудочной (липазы, амилазы, протеазы, нуклеазы), которые способствуют перевариванию органа изнутри и нарушению функционирования клеток. Это вызывает отек, воспалительный процесс и деструкцию тканей.
Симптомы
Признаками панкреатита являются:
- Болевой синдром. Боль интенсивная, ощущается вверху живота в области эпигастрия, усиливается после употребления алкоголя и жирной пищи. Иногда она бывает опоясывающей (при воспалении всех отделов железы). Боль постоянная и длится более суток даже после приема лекарств.
- Диспепсия (тошнота, рвота, отсутствие аппетита, вздутие живота, учащенный жидкий стул с кусочками пищи и жировыми частицами). Рвота и тошнота возникают по причине нарушения переваривания пищи вследствие нехватки активированных ферментов в просвете кишечника. Рвотные массы часто содержат желчь. Рвота бывает неукротимой, многократной и не приносит облегчения больным.
- Признаки интоксикации. Включают в себя лихорадку до +39…+40ºС, озноб, слабость, общее недомогание, учащенное дыхание.
- Падение артериального давления. В тяжелых случаях развивается состояние коллапса. Кожа таких людей становится бледной.
- Признаки обезвоживания организма (заторможенность, спутанность сознания, слабый пульс). Наблюдаются при тяжелой форме панкреатита. При отсутствии помощи может развиться шок.
- Серый цвет кожи с желтушным оттенком. В случае развития панкреатита на фоне желчнокаменной болезни возможно пожелтение склер глаз.
- Ощущение напряжения мышц внизу живота ниже левой реберной дуги.
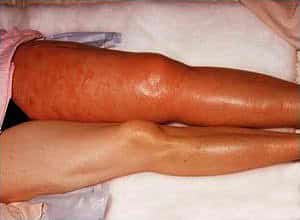
- Подкожные кровоизлияния в области пупка.
- Синюшные пятна на животе.
Диагностика
При симптомах панкреатита нужно посетить врача (гастроэнтеролога) или вызвать скорую помощь. Для уточнения диагноза понадобятся:
- Общие и биохимические анализы.
- УЗИ. Оценивается состояние органов брюшной полости (желчного пузыря, поджелудочной, печени). УЗИ проводится через переднюю брюшную стенку. При воспалении и деструкции тканей наблюдаются увеличение размеров железы, неоднородность структуры, наличие жидкости и неровность контуров. Специфический признак – секвестры.
- Магнитно-резонансная томография. Позволяет обнаружить участки некроза.
- Рентгенография.
- Лапароскопия.
- Перкуссия, пальпация и выслушивание. В ходе аускультации определяется отсутствие перистальтики кишечника.
Дифференциальная диагностика проводится с воспалением аппендикса, острой непроходимостью кишечника, острым холециститом (воспалением желчного пузыря), перфоративной язвой и внутренним кровотечением.

Для уточнения диагноза нужно пройти УЗИ, которое помогает оценить состояние органов брюшной полости.
Анализы
При подозрении на деструктивный панкреатит проводятся:
- Общий и биохимический анализы крови. Выявляют повышенное содержание лейкоцитов, ферментов (амилазы, липазы), глюкозы, С-реактивного протеина, ускорение СОЭ, снижение гематокрита и белка.
- Ионограмма. При деструктивном панкреатите снижается уровень калия, натрия и кальция.
- Анализ мочи. Выявляет повышенное содержание амилазы. Превышение лейкоцитов, эритроцитов и наличие белка – признак поражения почек на фоне деструктивного панкреатита.
Лапароскопия
Это инвазивный метод обследования, предполагающий осмотр полости брюшины трубкой с камерой. В животе делается небольшой прокол, после которого вводятся трубки. В процессе лапароскопии могут проводиться лечебные манипуляции.
Лечение
Лечение деструктивного панкреатита комплексное. Оно предполагает проведение операции и консервативные меры. Больные нуждаются в госпитализации.

Лечение деструктивного панкреатита предполагает проведение операции.
Задачами терапии являются:
- устранение интоксикации путям инфузионной терапии;
- предупреждение гнойных осложнений;
- удаление омертвевших тканей;
- устранение симптомов;
- нормализация секреторной активности железы;
- улучшение пищеварения.
Лечение проводится совместно с хирургом и гастроэнтерологом.
Прием медикаментов
При воспалении поджелудочного органа применяются:
- Спазмолитики (Дротаверин).
- Анальгетики (Ибупрофен).
- Антибиотики широкого спектра (карбапенемы, пенициллины, фторхинолоны). Показаны при гнойных осложнениях и для их профилактики.
- Аналоги соматостатина (Октреотид, Серакстал).
- Ингибиторы фибринолиза (Апротекс). Данный препарат снижает выработку протеиназ плазмы крови (трипсина, химотрипсина и плазмина), участвующих в опаснейших патологических процессах при панкреатите.
- Диуретики (Лазикс). Помогают вывести из организма избыток ферментов.
- Солевые растворы и глюкоза. Применяются в ходе инфузионной терапии. Вводятся внутривенно.
- Адреномиметики (Дофамин, Добутамин Адмеда). Назначаются при развитии коллапса с целью повышения давления.
- Препараты, улучшающие кровоток в мелких сосудах.

При воспалении поджелудочного органа применяют спазмолитик Дротаверин.
При необходимости проводятся новокаиновые блокады.
Хирургическое вмешательство
При деструктивном панкреатите часто требуется операция. Она показана при наличии очагов некроза, камней, кист, абсцессов и скоплении жидкости вокруг железы. Наиболее часто проводятся следующие вмешательства:
- Некрэктомия (удаление мертвой ткани).
- Резекция (частичное удаление органа).
- Пункционно-дренирующие. Дренаж помогает удалить содержимое кист и санировать полости.
- Марсупиализация кисты (иссечение стенок кистозной полости с последующим подшиванием к стенке брюшины).
- Наложение внутреннего соустья.
При обнаружении камней требуется операция на протоках. Хирургическое лечение панкреатита проводится после наркоза.

Хирургическое лечение панкреатита проводится после наркоза.
Диета
Больным до и после операции нужно придерживаться диетического питания. Полезно употреблять:
- блюда из овощей;
- фрукты;
- крупы;
- кисломолочные продукты;
- жидкие каши (за исключением пшеничной);
- постные супы;
- нежирную рыбу;
- пюре;
- сок;
- негазированную минеральную воду;
- отвар шиповника;
- некрепкий чай.
В первые дни рекомендуется голодать. Разрешается пить воду. При панкреатите нужно питаться часто (5-6 раз в день) и небольшими порциями. Пища должна быть полужидкой. Запрещается употребление острых и жирных блюд, консервов, маринадов, копченостей, кофе, шоколада, продуктов, вызывающих брожение, и алкоголя.

После операции полезно употреблять постные супы.
Осложнения
При остром деструктивном панкреатите высока вероятность осложнений. Наиболее частыми из них являются:
- Полиорганная недостаточность. Характеризуется дисфункцией жизненно важных органов (печени, сердца, легких, мозга). Причина – попадание микробов, токсинов и продуктов распада тканей поджелудочной железы в кровь.
- Гиповолемический шок. Характеризуется кислородной недостаточностью организма вследствие снижения объема циркулирующей крови на фоне обезвоживания.
- «Шоковое» легкое.
- Тяжелая дыхательная недостаточность.
- Воспаление плевры.
- Образование кисты.
- Абсцессы.
- Спадение легкого (ателектаз).
- Токсическое поражение печени (гепатит).
- Желтуха.
- Почечная недостаточность. Характеризуется повышением в крови уровня азотистых соединений (креатинина, мочевины), отеками и дизурией.
- Образование стрессовой язвы.
- Внутреннее кровотечение.
- Нарушение свертывания крови.
- Воспаление брюшины.
- Психоз.
- Резкое падение давления (коллапс).
- Тромбоз сосудов.
- Сепсис (заражение крови). Причина – распространение микробов.
- Образование свищей рядом с поджелудочной железой.
- Псевдокисты.
- Раковое перерождение клеток.
[morkovin_vg video=”SJwhHo-for4;epmZVAgRC_c;NG3zZaETjK8″]
Панкреонекроз 2 степени
Панкреонекроз 2 степени характеризуется функциональной недостаточностью внутренних органов. При этом хорошо выражены местные признаки воспаления железы.
Прогноз жизни
Прогноз зависит от тяжести протекания заболевания и своевременности лечения. При легкой форме панкреатита наблюдается благоприятный исход (полное выздоровление). При выраженных разрушительных процессах в тканях летальность составляет до 60%. Чем раньше начато лечение, тем лучше прогноз для здоровья и жизни.